O Brasil tem, hoje, 15% de sua população com mais de 60 anos. Em 1975, eram 5% e, em 2050, serão 31%. Ou seja, em três décadas, o país vai dobrar o número de idosos, uma marca que os países de alta renda levaram mais de cem anos para alcançar. Já em todo o planeta, são 850 milhões de pessoas nesse grupo, chegando-se a 2 bilhões nos mesmos trinta anos. Em 2075, haverá mais pessoas fazendo 80 anos do que pessoas nascendo. Os dados são apresentados nesta entrevista ao blog do CEE-Fiocruz pelo epidemiologista Alexandre Kalache, presidente do Centro Internacional de Longevidade Brasil e ex-diretor de Longevidade da Organização Mundial da Saúde (OMS), para apontar que o envelhecimento populacional é uma realidade a ser celebrada e um desafio a se enfrentar.
“Podem-se classificar as pessoas de diferentes maneiras, mas todas ou são jovens ou são velhas”, resume Kalache, que é também codiretor da Age Friendly Foundation, entre outras participações de âmbito internacional. Considerado pioneiro no estudo do envelhecimento populacional, antevendo que se trataria de um fenômeno mundial que alcançaria o Brasil, o médico defende a atenção à pessoa idosa a partir de “uma perspectiva de curso de vida”, conforme define. “Você é na velhice o resultado dos eventos que antecederam esse período”, explica. “Para preparar alguém que, em 2050, vai ter mais de 60 anos – e serão 68 milhões de pessoas –, é preciso lembrar que essa moçada já tem 30 anos hoje. E já perderam tempo, já não tiveram uma boa infância, uma boa adolescência. Vai ser preciso correr para compensar os estragos feitos lá atrás”.
Algo que não depende de ações individuais, mas de políticas públicas adequadas. “Não adianta dizer que a pessoa devia ter comido brócolis, quando, se ela comer brócolis, não terá dinheiro para a farinha e o açúcar; ou que tinha que fazer atividade física, se ela vai para o trabalho em péssimo transporte público e já chega exausta; ou que podia fazer caminhadas, se onde mora não tem calçamento e iluminação”.
Kalache conclama a uma mudança de cultura na abordagem do envelhecimento, pautada pelo cuidado e para além do campo da Saúde. “Vamos precisar de muita gente trabalhando, não são só de profissionais de saúde. São planejadores urbanos, designers, arquitetos, políticos, advogados”, observa. “Porque o mundo muda, quando começa a envelhecer”.
Leia a seguir a entrevista
Por que é importante estudar e debater o envelhecimento populacional? De que forma esse tema é relevante para todos, não só para os idosos?
Primeiro, devo dizer que entendi que o envelhecimento era minha vocação profissional em 1975, na Inglaterra, onde fiz o mestrado na escola de saúde pública britânica, a London School of Hygiene and Tropical Medicine, quando ninguém falava nisso. Tinha saído de um país muito jovem, como o Brasil, queria ser médico de saúde pública e me especializei em doenças tropicais, como porta de entrada. Na Inglaterra, dei de cara com um país envelhecido, em que 83% dos geriatras eram médicos imigrantes, que acabavam indo para a Geriatria porque não havia competição e era uma forma rápida de avançar na carreira. Os britânicos não se interessavam pela Geriatria. No mestrado, fiz dois estudos em paralelo. O primeiro buscou entender o que motiva um médico a se tornar geriatra, um inquérito com os membros da sociedade britânica de Geriatria – eram mais de 800 e naquela época não tinha internet! Inseri uma pergunta sobre terem tido ou não contato íntimo com idosos na família, durante a infância e adolescência. Formaram-se dois grupos: dos que tinham satisfação com o que faziam e dos que tinham escolhido a carreira para chegar ao topo. E o que diferenciava os dois grupos era, justamente, ter tido ou não esse contato prévio com idosos.
Ouça trechos da entrevista com Alexandre Kalache no CEE Podcast
A segunda pesquisa media as atitudes dos estudantes de Medicina antes e depois de passarem um mês em uma enfermaria geriátrica. As atitudes foram melhores antes do contato com os idosos internados do que depois! Em grupos focais fui buscar entender aquilo, pois a hipótese era que, expondo-os à geriatria, passariam a se interessar mais pelos idosos. E não foi o que aconteceu. Cheguei à conclusão de que esses jovens estudantes tinham vindo fazer medicina porque estavam interessados em vida, e eu deveria, em vez de apresentá-los a idosos no fim da linha, internados em um hospital geriátrico, fazê-los acompanhar cinco ou seis idosos não nas enfermarias, mas em suas rotinas, nas festas de família, na consulta médica, de modo a serem vistos como pessoas e não como doentes, abandonados, com patologias múltiplas.
Envelhecimento é um destino universal. Podem-se classificar as pessoas de diferentes maneiras, mas todas ou são jovens ou são velhas
O que essas primeiras experiências com o tema do envelhecimento lhe trouxeram?
Envelhecimento é um destino universal. A menos que você morra antes de ficar velho, o que não aconselho. E é universal porque, ou você é homem ou mulher, branco ou preto, hetero ou LGBT. Pode-se classificar as pessoas de diferentes maneiras, mas todas ou são jovens ou são velhas. E o que todo jovem quer? Envelhecer. Estamos no mesmo barco. É uma experiência universal que nos une. Nós todos estamos envelhecendo, desde o período intrauterino. A melhor coisa que pode nos acontecer é envelhecer, seja individualmente, seja como sociedade. A maior conquista do século passado foi o envelhecimento como a norma, não mais como exceção.
Em 2075 teremos mais pessoas fazendo 80 anos do que pessoas nascendo, conforme os estudos destacam. Como está o cenário do envelhecimento no Brasil?
Quando cheguei na Inglaterra, a taxa de fecundidade era de 5,8, praticamente, seis filhos por mulher. Em 2000, já tínhamos passado a dois, que é a taxa de reposição – se um casal não tiver dois filhos, não vai ser possível repor [as mortes]. E nunca mais ficou-se acima de dois. O Brasil está com 1,7. Nas regiões metropolitanas, chega-se a 1,5 ou 1,4, o que era inimaginável em 1975. Consegui naquela época concluir que isso iria acontecer no Brasil, que o envelhecimento populacional seria o grande tema, não tinha volta. Antes da pandemia, estávamos com 77 anos de expectativa de vida [depois da Covid-19, estima-se que esse índice tenha caído para 74 anos]. Comparado com a expectativa de vida da minha geração, dos nascidos em 1945, era para termos vivido 43 anos. A pirâmide foi começando a se inverter: a base hoje é muito menos numerosa, há menos bebês, menos crianças, menos adolescentes, menos adultos jovens. E o topo da pirâmide vai cada vez mais inchando, com cada vez mais pessoas idosas. Temos hoje no Brasil em torno de 15% da população com mais de 60 anos. Em 1975, eram 5%. Em 2050, serão 31%. Vamos dobrar, em trinta anos, o que os países desenvolvidos levaram gerações para alcançar. Na França foram necessários 145 anos para dobrar de dez para 20% a proporção de idosos. No Brasil, isso ocorrerá em 19 anos, de 2011 e 2030. Estamos no meio do caminho neste momento! É tudo muito rápido.
Não adianta dizer que a pessoa devia ter comido brócolis, quando, se ela comer brócolis, não terá dinheiro para a farinha e o açúcar; ou que tinha que fazer atividade física, se ela vai para o trabalho em péssimo transporte público e já chega exausta; ou que podia fazer caminhadas, se onde mora não tem calçamento e iluminação. É preciso oferecer as oportunidades para se alcançar um mínimo de condições de vida
Qual o impacto sobre o sistema de saúde dessa explosão, que não aconteceu nos países europeus e acontece em países como o Brasil?
Os países desenvolvidos, primeiro, enriqueceram para depois envelhecer. Nós estamos envelhecendo na contramão. E isso é um nó, que demanda políticas públicas que possam oferecer um mínimo de condições [aos idosos], em uma perspectiva de curso de vida.
O que isso quer dizer?
Para você preparar alguém que, em 2050, vai ter mais de 60 anos – e serão 68 milhões –, é preciso lembrar que essa moçada já tem 30 anos hoje. E já perderam tempo, já não tiveram uma boa infância, uma boa adolescência. Vai ser preciso correr para compensar os estragos feitos lá atrás. Crianças obesas por falta de política alimentar, e, agora, com esse espectro da fome, 56% da população brasileira em insegurança alimentar. O consumo de ossos aumentou cinco vezes nos últimos meses, as pessoas não têm mais dinheiro para comprar carne. Como garantir uma dieta adequada, com mais cor no prato? Para você se preparar bem para a longevidade, comece já. Quanto mais cedo melhor, mas nunca é tarde.
Esse preparo cabe não só ao indivíduo, mas ao Estado e aos governantes…
Na perspectiva de curso de vida, você é na velhice o resultado dos eventos que antecederam esse período. Mas não podemos culpar aquele que não deu certo, porque há os determinantes sociais da saúde. Não adianta dizer que a pessoa devia ter comido brócolis, quando, se ela comer brócolis, não terá dinheiro para a farinha e o açúcar; ou que tinha que fazer atividade física, se ela vai para o trabalho em péssimo transporte público e já chega exausta; ou que podia fazer caminhadas, se onde mora não tem calçamento e iluminação. É preciso oferecer as oportunidades para se alcançar um mínimo de condições de vida. O Brasil, hoje, infelizmente, é uma sociedade com um smartphone na mão e o pé no esgoto: 50% da população não têm acesso a esgoto sanitário; 20, 30 milhões de brasileiros não têm água.
Saúde é criada no contexto do dia a dia: onde a pessoa mora, como se locomove, onde trabalha, como se diverte. São os determinantes sociais que condenam indivíduos a um envelhecimento precoce
Há pessoas chegando à velhice aos 50 anos, sob o ponto de vista funcional. Já não têm reservas, têm doenças crônicas prematuras, hipertensão, diabetes, obesidade, problemas osteomusculares, endócrinos, que poderiam ter sido evitados, mas não encontraram uma resposta adequada. Não porque o SUS é ruim, mas porque o Estado não está fortalecendo o sistema para que possa dar conta desse recado. Saúde é criada no contexto do dia a dia: onde a pessoa mora, como se locomove, onde trabalha, como se diverte. São os determinantes sociais que condenam indivíduos a um envelhecimento precoce. A Covid mostrou isso: quem morre da doença são os pobres nas periferias , os negros, enquanto a classe mais rica, se pegar o vírus, vai para o Sírio-Libanês, para o Einstein, ou para o Samaritano.
Viver mais não quer dizer, necessariamente, viver bem, não é?
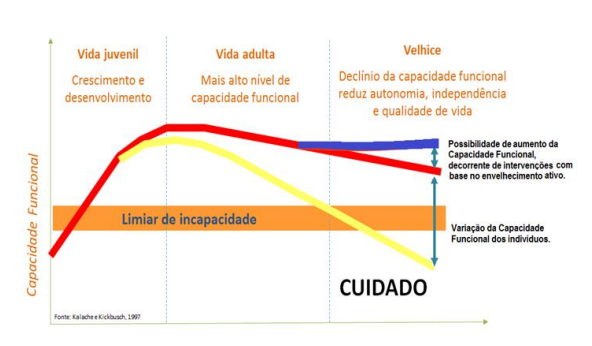
Sim. É preciso tirar o conceito cronológico e tratar do envelhecimento funcional, da capacidade funcional de participar integralmente da sociedade. Ter força muscular, reserva cognitiva, capacidade de aproveitar as oportunidades que a sociedade possa oferecer. Vou ilustrar com um gráfico [ver abaixo], contendo duas curvas, a primeira em vermelho, mostrando que [todos] nascemos com capacidade funcional baixa, alguém tendo que cuidar [de nós], e rapidamente chegamos ao pico dessa capacidade funcional. Você nunca será tão rápido, tão forte, quanto era em torno dos 25 anos. A partir daí tem-se a capacidade funcional diminuindo. Não se espera que, com 75 anos, você vá correr em torno do quarteirão com a velocidade dos 25. Isso é natural, é o envelhecimento. O que queremos evitar é o outro curso de vida, da curva amarela. A pessoa não chega ao pico de sua capacidade funcional, porque foi pobre, não teve alimentação adequada, sua mãe teve quatro anos de escolaridade, tudo isso vai contribuir para que não chegue àquele pico. E, antes de chegar, vai caindo muito rápido, porque está exposta a um meio ambiente que não é saudável. E pode ser que viva mais trinta anos, só que dependente. Vai precisar de cuidado, e isso tem um custo. É a família que vai cuidar – em geral, uma mulher, que vai deixar de trabalhar e trazer renda para dentro de casa, além de acabar também estressada, pois não sabe como fazer esse acompanhamento. É preciso desenvolver uma cultura do cuidado para uma população que envelhece rapidamente e mal. Isso depende de políticas de saúde, políticas de cuidado, que começam no Estado. E vamos precisar de muita gente trabalhando. Não são só profissionais de saúde. São planejadores urbanos, designers, arquitetos, políticos, advogados. Porque o mundo muda, quando começa a envelhecer.
Fonte: Centro Internacional de Longevidade Brasil
O ‘idadismo’ é uma das pragas do século 21. Assim como ‘racismo’ vem de raça e ‘sexismo’ vem de sexo, o ‘idadismo’ indica um preconceito contra a idade. É uma ideologia que o mais jovem impõe em relação ao mais velho, de ‘nós valemos mais que você’
Essa mudança de cultura que é preciso alcançar inclui deixar de ver o idoso como ‘estorvo’, causador de despesas aos cofres públicos, e que vale menos do que os mais jovens – como se viu, inclusive durante a pandemia de Covid, quando médicos consideraram fazer a opção pelos mais jovens ao precisar estabelecer prioridades de atendimento.
Isso é o idadismo. E o idadismo é uma das pragas do século 21. Assim como racismo vem de raça e sexismo vem de sexo, o idadismo indica um preconceito contra a idade. É uma ideologia que o mais jovem impõe em relação ao mais velho, de nós valemos mais que você. Isso está assentado em uma cultura hedonista, como a nossa. Não é à toa que somos o segundo país em cirurgias plásticas [Estados Unidos estão em primeiro] e em número de academias de ginástica. Gasta-se uma barbaridade em tratamentos antienvelhecimento. As pessoas querem ser jovens para sempre, não podem ter rugas, cabelos brancos, ficar carecas. Você vale menos, porque não está produtivo. Mas o idoso é produtivo, só que é difícil quantificar a produção, por exemplo, do idoso que cuida dos netos para os jovens irem à luta, do idoso que faz trabalho voluntário. Ou do idoso que tem um papel na sociedade que é imaterial, mas essencial: estamos vivendo uma grande crise sanitária e, quando isso acabar, seremos nós, os idosos, que iremos acalantar a sociedade que viveu 600 mil mortes. Vivemos sob o mantra do Vale do Silício do move fast and break things – mova-se rápido e quebre coisas!, não se importe com os destroços deixados para trás. Mas é preciso nos movermos com mais cuidado, e nós sabemos fazer isso, porque já vivemos poucas e boas e conseguimos ver a luz no final do túnel. Essa ideologia é o primeiro de cinco i.
Quais são os outros ‘i’?
Depois, institucionaliza-se a ideologia, o segundo i. No campo da saúde, isso significa não dar tratamento adequado ao idoso, deixar de fazer diagnóstico, achar besteira fazer um exame para esclarecer o porquê de um caroço na mama, um sopro no coração. E passa-se, então, para o campo interpessoal. É aquela piadinha do velho gagá, a pressa dos outros na fila do supermercado ou no ônibus, o você está atrapalhando, o lugar de velho é dentro de casa, que vai diminuindo a autoestima do idoso. O quarto i é a internalização de tudo isso, uma tragédia. O idoso internaliza que não vale nada mesmo, que é de fato um estorvo. Esse é o objetivo da supremacia, seja do homem em relação à mulher, do branco em relação ao negro, do hetero cis em relação ao gay ou lésbica. O objetivo final é fazer com que ele aceite que vale menos que o outro. E, por fim, no país do quinto i, da iniquidade, temos um campo aberto, um meio de cultura maravilhoso para a tirania dos ismos.
O senhor, assim como outros estudiosos do envelhecimento, vem criticando duramente a incorporação pela OMS do termo ‘velhice’ (‘old age’), a partir de 2022, na Classificação Internacional de Doenças (CID). Que danos essa iniciativa pode acarretar?
Isso é uma aberração. Não por culpa da OMS e sim do comitê que estudou o tema para fazer a revisão da 11ª edição da CID, e apresentou seu relatório na Assembleia Mundial da Saúde, em 2019. Tudo o que a OMS faz, por ser um órgão intergovernamental, tem que passar por resoluções das assembleias, dos órgãos de governança. E ninguém percebeu que a palavra senilidade, que existia na CID e era criticada, havia sido substituída por old age, velhice. Somente quando o duque de Edimburgo [Príncipe Phillip] morreu, em abril de 2021, e o médico real tascou no atestado de óbito que a morte havia sido por velhice. O duque havia sido hospitalizado por doença cardíaca, mas o médico utilizou a classificação nova – que entrará de forma compulsória a partir de janeiro de 2022. Se um médico britânico bem formado, real, fez dessa forma, que dirá um médico mal formado, que aprendeu pouco de envelhecimento? Daqui a dez anos poderemos ter uma epidemia de mortes por velhice, e fazer uma barafunda, sem saber do que a pessoa morreu de fato. No Brasil, 73% das mortes já são de pessoas com mais de 60 anos. Se todos vão morrer de velhice, não temos informações para prevenir doenças, para tratar, para definir políticas. Estamos em uma campanha, mobilizando a sociedade civil nacional e internacional, botando lenha na fogueira, deixando a OMS ficar pouco confortável com essa questão, para encontrarmos uma solução, porque velhice entrar como doença, não! Eu sei que vou morrer velho, mas não de velhice, e sim de doença com nome e sobrenome.
Como podemos compreender o envelhecimento no cenário da pandemia? O que essa crise sanitária está nos ensinando em relação a esse tema?
Em qualquer crise, qualquer que seja – eu sei porque quando fui diretor da OMS, encomendei 16 estudos sobre o idoso em situação de emergência, sanitária, do meio ambiente, como a canícula de 2003 na Europa, guerra, seca – , temos, sempre, entre os mais vulneráveis os muito jovens – as crianças – e os idosos. Sempre. Mas depois que passa a crise, descobrimos que, entre os mais resilientes, estão os idosos. Então, o que a pandemia está nos mostrando é que, ao contrário da expectativa de que os velhos iriam ficar dando trombada dentro de casa, iriam desmoronar, estudos mundo afora mostram que eles estão aguentando firmes. Porque têm reservas embutidas e sabem de seu papel de acalentar, acolher. Nas famílias mais pobres, têm a noção muito clara de que são eles os provedores. A pandemia nos revela que, por um lado somos frágeis e vulneráveis, mas, por outro, somos fortes e resilientes.
Assista à íntegra do seminário Envelhecimento, mudanças demográficas e pandemia, realizado em 1º/09/2021, pelo Centro de Relações Internacionais em Saúde (Cris/Fiocruz), com moderação de Alexandre Kalache.